大腸鏡多久要照一次? 如有這4種情形建議一年後就要再追蹤
大腸癌連續9年高居國人十大癌症發生率首位,讓民眾對大腸息肉聞之色變,民眾接受大腸鏡檢查的意願也因此升高不少。但若檢查發現有息肉,是否就代表有罹癌可能而需切除?多久該照一次大腸鏡檢查呢?也許民眾該先弄清楚的是,「我的息肉是哪一種?」
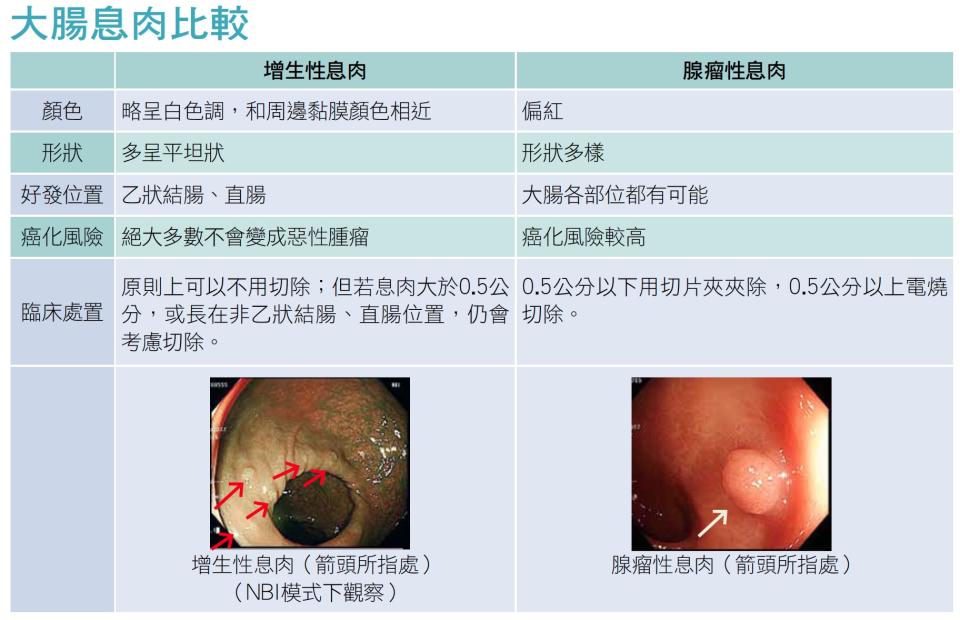
好心肝門診中心院長邱世賢醫師,接受《好心肝》雜誌諮詢時時指出,大腸息肉指的是大腸黏膜表面的隆起組織,由表皮不正常增生所形成,主要分為「增生性息肉」(hyperplastic polyps)與「腺瘤性息肉」(adenomatous polyps)兩大類,臨床上95%息肉皆屬於這兩種息肉,性質不同,處理方式也不一樣。「增生性息肉」多出現在乙狀結腸、直腸部位,通常呈現微小的黏膜突起,形狀偏平坦,顏色通常和周邊黏膜同一顏色或略呈白色調,日後轉變為惡性腫瘤的機率非常低。
台灣50歲以上民眾,半數都有大腸增生性息肉。若醫師根據型態研判是增生性息肉,且該息肉又長在增生性息肉特別好發的乙狀結腸、直腸部位,因判斷準確率高,此時多偏向不處理;但若是長在非乙狀結腸、直腸位置的息肉,又大於0.5公分以上,則有可能是另一種也會癌化的扁平鋸齒狀腺瘤(sessile serrated adenoma),此時仍會考慮予以切除。
腺瘤性息肉有癌化風險 建議切除
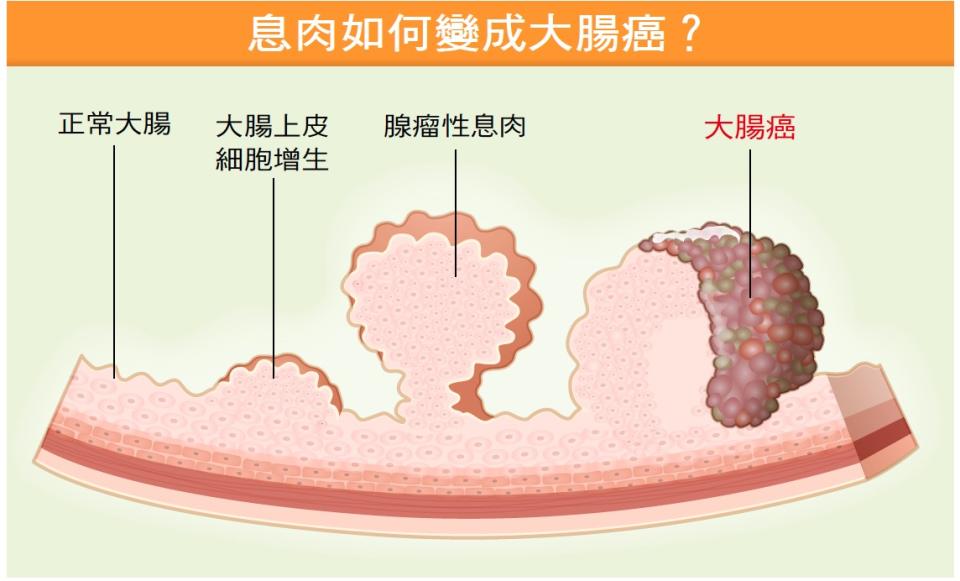
不過,另一種「腺瘤性息肉」就需要特別提高警覺,因為此類息肉為癌症的前身,可能生長在大腸的各個位置,比起增生性息肉,這類息肉的顏色偏紅,形狀較為多元。腺瘤性息肉在病理組織上又分為管腔狀(tubular)、絨毛狀(villous)以及二者混合存在的混合型,其中又以絨毛狀的腺瘤癌化的可能性較高。
雖然不是每個腺瘤性息肉都會演變為癌症,但由於腺瘤性息肉未來癌化的風險相對高,若大腸鏡檢查時發現腺瘤性息肉時,除非太大或已癌化且侵犯到黏膜下層,要另外安排時間處理,否則原則上會直接切除。
大腸鏡多久做一次?視病理報告及腺瘤數量而定
目前政府針對50歲以上、75歲以下民眾,提供2年免費一次糞便潛血檢查,陽性者再做大腸鏡檢查。不過,由於大腸癌有逐年年輕化的趨勢,對於高危險群民眾如:飲食習慣不良(如嗜吃紅肉、加工肉品等)、有代謝症候群等,應比照有大腸癌家族史之民眾,可提前至40歲或更早就進行檢查。
至於檢查頻率,依不同情況有不同的建議:
若大腸鏡檢查發現有腺瘤性息肉且有絨毛狀變化,或是高度分化異常(high grade dysplasia)的息肉;或是有1公分以上的腺瘤性息肉;或一次發現3個以上腺瘤性息肉,這類病人屬於高風險,建議一年後再追蹤。
若非上述高風險的狀況,例如只有1~2顆不到1公分的小腺瘤性息肉,則建議1到3年做一次大腸鏡。
若檢查無異常,則每3到5年做一次檢查。
一般來說,息肉切除後不會在同一部位復發,除非當時切除時未切乾淨,原來的組織再復發;或是上次檢查時,息肉位在皺褶背後不易觀察的部位。腺瘤形成約5~10年,癌化少則也要3年,加上大腸鏡為侵入性檢查,所以若無異常,臨床不需要太過頻繁的檢查。
不過,大腸鏡的檢查頻率也和清腸程度有關,清腸執行得越徹底,醫師愈能完整一覽大腸全貌,若清腸未徹底,息肉藏在糞便底下,醫師無法揪出病灶,檢查的準確率自然會大打折扣,因此大腸鏡檢查前應遵守醫囑清腸。
◎大腸息肉切除後注意事項
大腸切片或息肉切除、黏膜下切除術後兩週內,應注意解便情形,前3日可能有血絲便,少部分受檢者會有腸道出血或穿孔,如持續解大量血便、劇烈腹痛或不明原因發燒,請立即返院就醫。
請保持排便通暢,避免便秘發生。
請注意飲食衛生,避免腹瀉。
兩週內避免提重物、整理及扛提行李、抱孩子、舉重及做劇烈運動、騎腳踏車、爬山等。
因出血時可能需要再次清腸,以內視鏡止血,兩週內不建議出國。
息肉切除後視傷口情況,醫師或許會使用止血夾將傷口止血、縫合。止血夾會於兩、三週後隨糞便排出,不用驚慌。

 Yahoo奇摩新聞
Yahoo奇摩新聞 