糖友黃斑部水腫 未回診損視力不可逆
(基隆長庚醫院提供)
記者鄭鈞云∕基隆報導
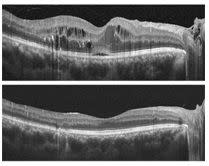
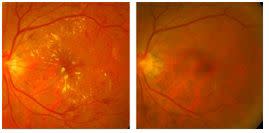
61歲陳先生是職業司機,罹患糖尿病20多年,3年前因視力下降就醫,被診斷為兩眼糖尿病黃斑部水腫,經兩眼各3次眼內藥物注射治療,自覺視力回復便未再回診追蹤。近期因在監理站視力檢查無法通過,回醫院檢查才發現兩眼已因再度長期黃斑部水腫,視力嚴重受損。經多次眼內藥物注射治療,視力雖然稍有改善,但仍大不如前。
根據國民健康署統計,台灣每10名成人就有1位罹患糖尿病。糖尿病患最常見的併發症就是糖尿病視網膜病變,其中1/10會併發糖尿病黃斑部水腫,為視力受損最重要的原因之一。
基隆長庚醫院眼科醫師楊嶺指出,糖尿病黃斑部水腫的早期症狀包括視力模糊或影像變得暗淡,建議糖尿病患應每年定期進行視網膜篩檢。
目前治療黃斑部水腫主要使用眼內藥物注射方式,可選擇抗血管生長因子(Anti-VEGF)或類固醇。若注射療效不佳,或水腫不在黃斑部中心區域,也可使用視網膜雷射治療。如果合併視網膜前膜拉扯,也可考慮玻璃體切除手術。
根據國際大型研究,眼內藥物注射抗血管生長因子的病患,通常一開始先每月注射,隨著水腫逐漸改善及穩定,可以慢慢延長注射的間隔,從間隔2個月至4個月不等。
根據基隆長庚眼科團隊的研究顯示,圍繞黃斑部中心的微血管保存越完整,越有可能快速延長注射間隔。相反的,若受損嚴重則可能需要更長期的密集的注射。楊嶺表示,有些病患治療幾個月後,以為視力已經進步或穩定,就不再回診追蹤治療,然而病情可能已在不知不覺中再次加重,待多年後再回來時,視力已經受到嚴重不可逆的損害。
由於糖尿病黃斑部水腫的注射藥物價格較高,有些嚴重病患甚至需較多次的注射,好消息是自今年2月開始,健保署已通過增加眼內注射抗血管生長因子藥物給付數量,在確認治療有效的前提下,每眼共可申請針數上限由原來的8針增加到14針,大大減輕患者的經濟負擔。

 Yahoo奇摩新聞
Yahoo奇摩新聞 
